媒體聚焦
新型冠狀病毒肺炎重癥超聲應(yīng)用專家共識(戰(zhàn)時應(yīng)急稿)(2020.03.02 搜狐新聞)
溫馨提示
本文為本刊“COVID-19專題”系列文章,該系列文章內(nèi)容均經(jīng)過同行評議,將發(fā)表在《中國急救醫(yī)學(xué)》雜志2020年3期,可作為有效引用數(shù)據(jù)。網(wǎng)絡(luò)優(yōu)先出版尚未完成完整編校流程,實(shí)際印刷版可能略有修改。本文引用格式:國家衛(wèi)生健康委能力建設(shè)和繼續(xù)教育中心,中國醫(yī)學(xué)裝備學(xué)會超聲裝備技術(shù)委員會戰(zhàn)創(chuàng)傷和急重癥超聲專業(yè)委員會,中國醫(yī)學(xué)裝備學(xué)會超聲裝備技術(shù)委員會遠(yuǎn)程及移動超聲專業(yè)委員會. 新型冠狀病毒肺炎重癥超聲應(yīng)用專家共識(戰(zhàn)時應(yīng)急稿)[J].中國急救醫(yī)學(xué),2020,40(3):0000.
新型冠狀病毒肺炎重癥超聲應(yīng)用專家共識(戰(zhàn)時應(yīng)急稿)
摘 要
針對新型冠狀病毒(SARS-Cov-2)不同于既往流感病毒所致的肺炎傳播,一場沒有硝煙的防控疫情戰(zhàn)役仍在進(jìn)行。新型冠狀病毒肺炎(Corona Virus Disease 2019,COVID-19),簡稱“新冠肺炎”。COVID-19具有傳播迅速、進(jìn)展快、危重癥率高的特點(diǎn)。臨床影像學(xué)檢查主要依據(jù)胸部X 線、 CT 胸部掃描外,也可采用超聲影像學(xué)檢查。2020年2月初廣東援鄂醫(yī)療隊在無法使用聽診器的條件下,采用超聲成功地診斷并搶救了一名生命垂危COVID-19老年患者。超聲設(shè)備尤其是便攜超聲儀器,可以隨時移動到病床旁進(jìn)行檢查,在 4G或5G 網(wǎng)絡(luò)下,還可進(jìn)行遠(yuǎn)程超聲會診,非常適合于隔離醫(yī)療區(qū)使用。由于超聲探頭與病人接觸面小而更易消毒。從前線反饋的信息獲悉,超聲已在COVID-19的診斷、療效評估、隨訪中發(fā)揮了不可或缺的重要作用。
【關(guān)鍵詞】 COVID-19;超聲;床旁評估;遠(yuǎn)程超聲
1 什么是新型冠狀病毒肺炎
起源于湖北武漢的新型冠狀病毒(SARS-Cov-2)已導(dǎo)致全球八萬人感染,其中重癥率超過10%。SARS-Cov-2直徑平均約120nm,而細(xì)菌則以微米為計量單位。病毒顆粒隨呼吸進(jìn)入氣道和肺,會走得更遠(yuǎn),直達(dá)細(xì)支氣管和肺泡,導(dǎo)致本次COVID-19的病變多分布在胸膜下的終末端肺泡。COVID-19肺組織尸檢病理表明病變肺泡呈彌漫性損傷,伴隨細(xì)胞纖維粘液性滲出引起肺實(shí)變[1]。在CT上表現(xiàn)為雙側(cè)肺周邊或近胸膜處的磨玻璃影,胸腔積液少見。COVID-19病變的分布特點(diǎn)易于被超聲顯示。
從臨床角度看,發(fā)病早期外周血白細(xì)胞總數(shù)正常或減少,淋巴細(xì)胞計數(shù)減少,提示大量的淋巴細(xì)胞被消耗、患者抵抗力低,易合并細(xì)菌感染。一些患者表現(xiàn)為頑固性低氧血癥,病毒感染還會引起全身其他器官的損傷,如心、腎損傷,臨床上出現(xiàn)心率下降,復(fù)蘇效果差。
2 超聲可否用于新型冠狀病毒肺炎的臨床評估
2.1 肺超聲檢查的基本概念與成像基礎(chǔ)
正常肺臟氣體所占比例高達(dá)98%以上,因此在肺表面臟層胸膜處,氣體與軟組織間的巨大聲阻抗差使得超聲大部分被反射,僅能顯示其表面。當(dāng)肺臟病變引起肺臟正常氣—液比例發(fā)生改變,并且累及到肺臟表面時,超聲波能夠在局部傳播,形成特有的超聲圖像,以輔助診斷[2]。
2.1.1 聲阻抗差:當(dāng)界面大于波長,聲阻抗差大于千分之一(1‰)時,即有回聲反射,是超聲成像的基礎(chǔ)。反射波的強(qiáng)弱由兩種介質(zhì)的聲阻抗差決定,即聲阻抗差越大,反射越強(qiáng)(圖1)。
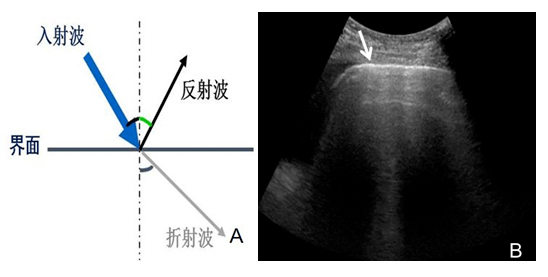
注:A:界面大于波長時發(fā)生的回聲反射示意圖;B:胸膜線在二維超聲圖像中表現(xiàn)為強(qiáng)回聲(箭頭所示)
圖1 聲阻抗差
2.1.2 多重反射、混響效應(yīng):在兩個平行的反射界面之間,聲波可以多次往復(fù)反射并被探頭接收,超聲儀器可記錄這些多次反射的回波,稱為多重反射,或稱混響效應(yīng)。第一個反射回波為客觀的位置,隨后依次接收到回波的時間逐漸增加,距離相應(yīng)增加。肺超聲中的A線與此相關(guān)(圖2)。
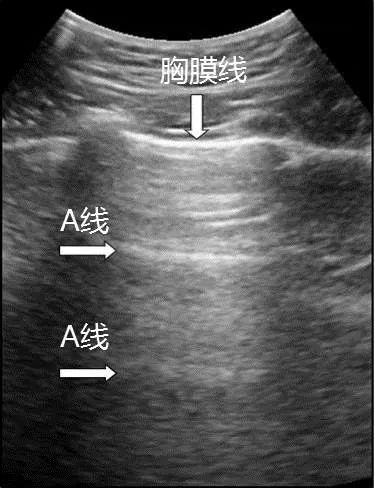
注:二維超聲圖中與胸膜線平行的為A線(箭頭所示)
圖2 A線
2.1.3 彗星尾征:在軟組織中傳播的聲束遇到水氣泡、小結(jié)晶等薄層強(qiáng)反射界面時,超聲在其內(nèi)部可產(chǎn)生多次反射直至衰減,反射的回聲被探頭接收,產(chǎn)生內(nèi)部混響效應(yīng),即聲像圖顯示的“彗星尾征”(圖3)。

注:A:空中閃過的彗星尾圖像;B:為二維超聲圖中肺表面的氣體所產(chǎn)生的彗星尾征(箭頭所示)
圖3 彗星尾征
2.1.4 振鈴偽像:超聲波在氣體包繞的液體之間產(chǎn)生強(qiáng)烈的震蕩,產(chǎn)生連續(xù)的回波并被探頭接收。其后方不衰減,似激光樣,如肺超聲中的B線(圖4)。
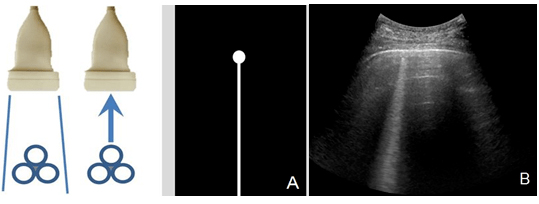
注:A:超聲波在氣體包繞的液體之間產(chǎn)生強(qiáng)烈的震蕩,產(chǎn)生連續(xù)的回波并被探頭接收;B:肺泡內(nèi)氣泡在超聲激勵下震蕩并被探頭接收,聲像圖中形成與胸膜線垂直的激光束樣強(qiáng)回聲,即B線(箭頭所示)
圖 4振鈴偽像
2.1.5 M型超聲:M型超聲是采用單聲束掃描的方法,使M型取樣線依次穿過人體組織,取樣線經(jīng)過的組織回聲隨時間改變所形成的曲線以圖像的形式顯示出來。在肺超聲及心循環(huán)容量評估中有重要價值(圖5)。
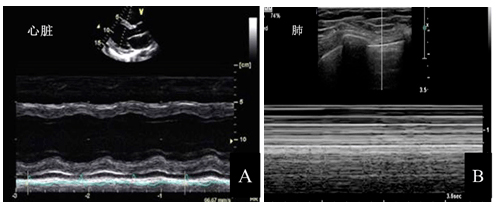
注:A:心臟的M型超聲心動圖;B:正常肺的M型超聲圖。縱軸(Y軸)代表距離;橫軸(X軸)代表時間,將不同深度的組織回聲隨時間的運(yùn)動展開,構(gòu)成時間-運(yùn)動曲線
圖5 M型超聲圖像
專家意見:條款內(nèi)容參照了肺超聲成像原理的文獻(xiàn),結(jié)合了COVID-19 的臨床實(shí)踐經(jīng)驗(yàn),對重要的肺超聲物理概念進(jìn)行解釋。
推薦強(qiáng)度:B. 推薦:循證證據(jù)肯定,能夠提高肺超聲應(yīng)用的認(rèn)識。
2.2 超聲設(shè)備及其調(diào)節(jié)
2.2.1 超聲設(shè)備:本次COVID-19由于傳染性強(qiáng),疫區(qū)疑似及確診患者數(shù)量大,除了常規(guī)臺式超聲診斷儀,需要重視便攜式超聲的應(yīng)用,甚至使用掌上超聲、機(jī)器人超聲,利用遠(yuǎn)程醫(yī)療平臺連接一線疫區(qū)及后方醫(yī)院。
2.2.2 探頭及檢查條件的選擇:COVID-19主要針對心、肺進(jìn)行檢查,同時,由于重癥患者可出現(xiàn)多臟器衰竭,因此,肝、腎等重要腹部實(shí)質(zhì)臟器及血管超聲也對患者的全面評估起著重要作用,尤其是下肢深靜脈血栓的監(jiān)測和困難患者的置管,超聲的作用非常大。因此,COVID-19的超聲檢查,可能需要綜合應(yīng)用相控陣、凸陣、線陣等多種類型探頭及心臟、腹部、血管、淺表器官等多種超聲檢查條件。
2.2.3 圖像的存儲與分析:為了減少超聲醫(yī)生的暴露時間,要求按照重癥超聲檢查流程進(jìn)行,快速、全面地采集動態(tài)及靜態(tài)圖像資料,離開感染環(huán)境后再行深入分析。
專家意見:條款內(nèi)容參照了國內(nèi)外文獻(xiàn),并結(jié)合臨床實(shí)踐經(jīng)驗(yàn),對儀器設(shè)備及成像參數(shù)條件等影響超聲診斷的因素進(jìn)行提示。
推薦強(qiáng)度:A. 強(qiáng)烈推薦:循證證據(jù)肯定,能夠改善超聲診斷和臨床評估,減少漏診及誤診。
2.3 新型冠狀病毒肺炎的超聲評估
2.3.1 正常肺超聲征象及其病理征象
2.3.1.1正常肺臟聲像圖
①胸膜線:探頭垂直肺臟表面掃查,聲束在胸壁與臟層胸膜-肺表面交界處產(chǎn)生大量反射形成的強(qiáng)回聲,稱為“胸膜線”。
②A線:也稱水平線。見圖3。
③“蝙蝠”征:探頭沿人體縱斷面掃查,顯示上下相鄰兩根肋骨及其肋間隙的肺臟,肋骨橫斷面強(qiáng)回聲伴后方聲影與肋間隙的胸膜線強(qiáng)回聲一起形似展翅飛翔的蝙蝠,故稱作“蝙蝠”征(圖6)。灰階聲像圖顯示相鄰兩根肋骨及其聲影、肺臟表面的胸膜線,三者類似展翅的蝙蝠。
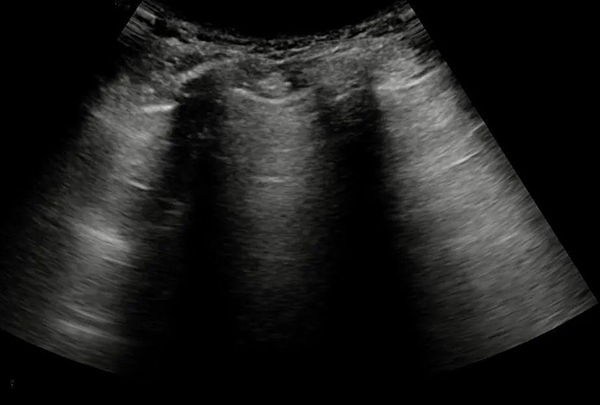
圖6 肺臟超聲的“蝙蝠”征
④肺滑動征:正常肺臟胸膜線強(qiáng)回聲隨呼吸運(yùn)動節(jié)律,在實(shí)時超聲上顯示為相對胸壁的往返滑動,稱為肺滑動征。
⑤“海岸沙灘”征:應(yīng)用 M 型超聲觀察正常肺臟。由于肺臟實(shí)時運(yùn)動,M型聲像圖上表現(xiàn)為彌漫的顆粒狀中等回聲,狀如海岸邊的沙灘。而相對靜止不動的胸壁組織形成層狀的線樣強(qiáng)回聲,宛如大海里面的層層波濤。故稱之為“海岸沙灘”征(見圖5B)。
2.3.1.2 常見異常肺臟聲像圖
① 肺滑動征消失當(dāng)氣胸時,游離氣體不受肺臟呼吸活動控制,胸壁與氣體之間的強(qiáng)回聲界面呈相對靜止?fàn)顟B(tài),因重力原因浮于肺臟上方,掩蓋了氣體深方可能仍存在的正常肺滑動征。肺滑動征消失除氣胸外,還見于胸膜黏連、重度肺纖維化、呼吸暫停、完全性肺不張等情況。
②平流層征或條碼征肺滑動征消失的M型超聲表現(xiàn),此時肺臟滑動形成的顆粒狀“沙灘”區(qū)域消失,代之以密集分布的平行線,酷似平流層或條碼。
③肺點(diǎn)氣胸時部分萎陷的肺臟仍然保持著吸氣膨脹,呼吸回縮的動態(tài)變化。吸氣時,肺臟膨脹,將胸腔游離氣體推擠;呼氣時,肺臟回縮,游離氣體占據(jù)被推擠開的位置。二者相匯處的聲像圖呈動態(tài)交替變化,此位置即肺點(diǎn)。盡管肺點(diǎn)診斷氣胸的敏感性較低(66%),但特異性高達(dá)(100%)。
④B線及其家族:肺泡、肺間質(zhì)炎癥滲出以及肺間質(zhì)纖維化累及臟層胸膜,使肺臟表面出現(xiàn)液—?dú)狻⒔M織—?dú)饴晫W(xué)界面,超聲波激勵后產(chǎn)生共振,出現(xiàn)振鈴效應(yīng),在聲像圖上表現(xiàn)為點(diǎn)狀強(qiáng)回聲伴后方密集排列的窄帶樣強(qiáng)回聲,遠(yuǎn)場不衰減,稱作B線,也稱垂直線,正常肺臟側(cè)胸部臨近膈肌的肋間隙可見B 線,數(shù)量不超過2~3 條。B3線與B7線:兩條相鄰B線的間距約3 mm時稱作B3線,如果間距為6 ~7 mm則稱為B7線。B7線間距與肺小葉解剖間隔距離基本一致,代表增多的液體滲出至小葉間隔。而每個肺泡直徑約2 ~3 mm,B3線可能表明肺泡水平的液體聚集。B線密集排列難以區(qū)分計數(shù),遍布整個肺野時,聲像圖顯示為廣泛的B線樣強(qiáng)回聲,稱為白肺(圖7)。
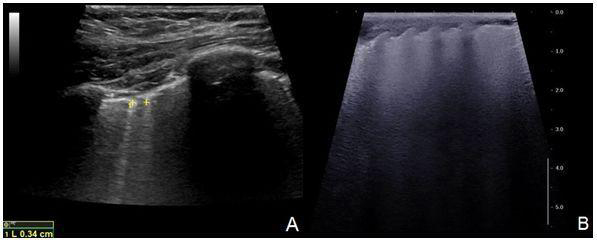
注:A:超聲顯示起源于胸膜線并與胸膜線垂直的彗星尾樣強(qiáng)回聲,此處B線間距約3mm,即B3線。B:B線密集分布,彼此分辨不清,甚至肋骨聲影都受到干擾,整個肺野由“白色”高回聲區(qū)域占據(jù),稱為白肺
圖7 B線及白肺
⑤碎片征胸膜下局部肺泡內(nèi)氣體消失,肺泡腔內(nèi)充滿液體(滲出液、漏出液、血液等)形成實(shí)性變,實(shí)性變區(qū)域的肺組織與周圍及深方含氣肺組織的邊界不清,交錯分布,聲像圖呈現(xiàn)不規(guī)則的實(shí)性低回聲區(qū),狀若碎片。
⑥實(shí)性組織征肺臟實(shí)性變區(qū)域累及整個肺段甚至肺葉,聲像圖類似實(shí)性軟組織,邊界清晰,內(nèi)部可見肺臟血管形成的紋理,也稱為肝樣變。
⑦支氣管氣相和支氣管液相肺實(shí)變時,局部支氣管內(nèi)殘存氣體或液體所產(chǎn)生的征象。如果支氣管內(nèi)殘存氣體隨呼吸閃爍移動,則稱為動態(tài)支氣管氣相。如果支氣管內(nèi)殘存液體,則表現(xiàn)為沿管道分布的低至無回聲。
⑧胸腔積液胸膜腔內(nèi)積聚不同量的液體,超聲顯示胸腔內(nèi)無回聲區(qū),后方回聲增強(qiáng),因病因不同,無回聲區(qū)內(nèi)可回聲不均勻。大量積液時可見壓縮的肺組織在積液內(nèi)飄動。
專家意見:條款內(nèi)容是結(jié)合超聲物理原理,分析正常及病理狀態(tài)下的肺超聲成像特征,參考了國內(nèi)外超聲成像基礎(chǔ)的文獻(xiàn)。
推薦強(qiáng)度:B. 推薦:循證證據(jù)良好,能夠有利于臨床超聲圖像的分析和判斷。
2.3.2 肺超聲檢查方法及步驟
對肺部的超聲掃查,可以采用垂直胸壁平行肋間隙或垂直肋間隙做縱向和橫向掃查,同一部位做連續(xù)性掃查。常用的超聲檢查方法和步驟可按照BLUE-PLUS方案、單側(cè)6分區(qū)方案和8分區(qū)方案等。
2.3.2.1 BLUE-PLUS方案: 法國學(xué)者Lichtenstein總結(jié)出鑒于急診床旁肺部超聲的檢查方案(Bedside lung ultrasound in Emergency, BLUE)。方法和步驟采用檢查者的手型與胸壁的位置,形象設(shè)定BLUE和壁肺泡/胸膜綜合征(PLAPS)點(diǎn)。 與CT比較,該方案可以發(fā)現(xiàn)大部分CT顯示的肺外周型病變和胸膜病變[3-4]。其不足之處:超聲檢查點(diǎn)受檢查者手型大小、患者的膈肌位置影響,存在一定誤差。
2.3.2.1 單側(cè)六分區(qū)方案和俯臥位單側(cè)八分區(qū)方案: 將單側(cè)肺以腋前線、腋后線為界,分為前肺、側(cè)肺及后側(cè)肺三個區(qū),每個區(qū)再分為上下兩部分,即前上、前下、側(cè)上、側(cè)下、后上、后下共六個區(qū)[5](圖8)。針對COVID-19的肺部病變以雙側(cè)、周邊、多灶,且肺泡內(nèi)粘液較多的特點(diǎn),可采用單側(cè)八分區(qū)法進(jìn)行肺部超聲檢查,多用于肺復(fù)張評估。在臨床重癥應(yīng)用中,單側(cè)六分區(qū)方案應(yīng)用更廣泛。
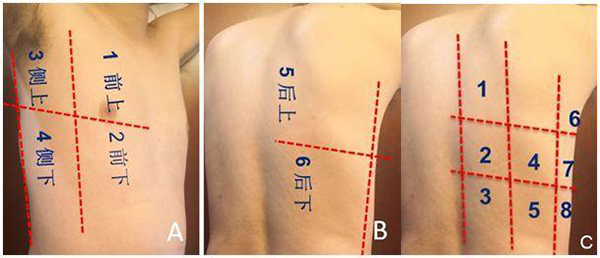
注:A和B:仰臥或側(cè)臥位(右側(cè)),以腋前線、腋后線為界,分為前肺、側(cè)肺、后側(cè)肺三區(qū),每個區(qū)再分為上下兩部分;C:俯臥位(右側(cè))以脊柱旁線、肩胛線和腋后線將背部分為3個部分,每個部分等分為上、中、下3個區(qū),每側(cè)除去被肩胛骨遮擋的區(qū)域,共16個檢查區(qū)
圖8 單側(cè)六區(qū)方案的分區(qū)方法
專家意見:條款內(nèi)容是參照國內(nèi)外普通肺超聲和重癥肺超聲的檢查方法及步驟 ,分析了肺超聲的檢查幾種分區(qū)法及步驟。
推薦強(qiáng)度:B. 推薦:循證證據(jù)良好,能夠有利于臨床超聲圖像采集,避免漏診。
2.3.3 新型冠狀病毒肺炎的超聲特征
COVID-19 超聲特征與其他病毒性肺炎、小葉性肺炎有類似之處,其超聲表現(xiàn)隨自然病程的發(fā)展而不同,是肺內(nèi)氣、水比例發(fā)生改變的超聲體現(xiàn),其特征主要表現(xiàn)為 (圖9)。
2.3.3.1 胸膜線及A線:增厚、回聲粗糙、中斷,A線消失,肺滑動征減弱或消失。
2.3.3.2 B線:增多,B7線提示間質(zhì)性肺水腫可能,B3線或更密集提示肺泡性肺水腫可能;B線融合形成白肺。
2.3.3.3 肺實(shí)變:胸膜下肺不張合并 B線征;肺實(shí)變伴碎片征、支氣管充氣征,當(dāng)氣體完全被吸收后,表現(xiàn)為肝樣變。
2.3.3.4 胸腔積液:可有胸腔積液,但多為少量,或呈局限性。
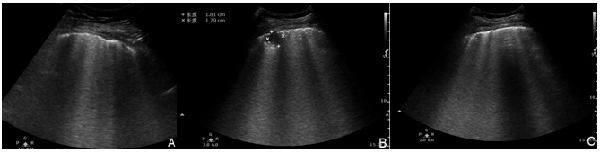
注:A:超聲顯示胸膜線增厚、欠光滑,A線消失,B線數(shù)量稍增多(箭頭所示);B:胸膜下肺實(shí)變(測量游標(biāo)所示);C:胸膜線增厚、回聲中斷,B線數(shù)量增多、融合,間隔≤3 mm
圖9 COVID-19超聲圖像
2.3.4 COVID-19嚴(yán)重程度的超聲評估
COVID-19肺部病變嚴(yán)重程度隨病情發(fā)展時刻變化,并且多種超聲征象可同時存在,交替變化,因此超聲在床旁實(shí)時的評估病情進(jìn)展變化及時調(diào)整治療方案對患者有重要的臨床價值。
2.3.4.1 COVID-19早期:一般感染患者發(fā)病后0~4天,偶有干咳,胸悶,低熱等臨床輕微癥狀[6]。肺周可見胸膜線欠光滑、模糊、中斷;部分胸膜線下可見小斑片狀低回聲影,邊界不清;胸膜線下可見多條B線或融合B線(呈瀑布征)[7],位置固定。單個或多個肺區(qū)局部累及。(圖10)
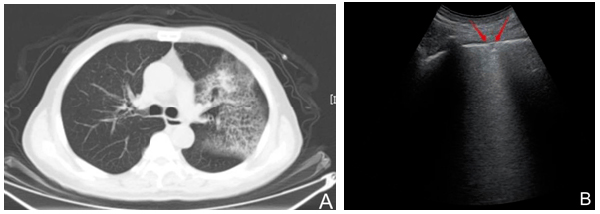
注:A:COVID-19患者,男,81歲,發(fā)熱,體溫最高37.8℃,HRCT顯示左肺上野區(qū)肺周處胸膜下磨玻璃樣團(tuán)片影,內(nèi)可見網(wǎng)狀表現(xiàn)。B:超聲凸陣探頭顯示左后下肺野區(qū)肺周寬大B線,A線消失,肺周小斑片樣病灶,胸膜線不連續(xù)(紅箭頭所示)
圖10 COVID-19早期影像表現(xiàn)
2.3.4.2 COVID-19進(jìn)展期:一般患者發(fā)病后5~8天,伴有咳嗽,氣短,發(fā)熱等臨床癥狀[6]。超聲于肺周可見胸膜線中斷;胸膜線下可見多發(fā)、連續(xù)斑片樣、結(jié)節(jié)樣、長條樣低回聲實(shí)變影,形態(tài)不規(guī)則;實(shí)變肺組織內(nèi)可見細(xì)支氣管充氣征,病灶下可見多條B線或融合B線(呈瀑布征)[7],位置固定。單個或多個肺區(qū)累及,以雙肺后下肺野為著。部分病灶相鄰胸膜腔內(nèi)可見局限性胸腔積液及增厚胸膜(圖11)[8]。CDFI顯示實(shí)變區(qū)域血流信號較常規(guī)肺炎病灶稀少。
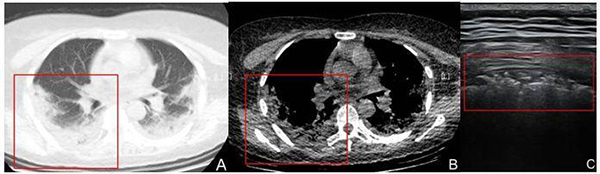
注:A和B:分別是肺窗、縱膈窗CT圖像,COVID-19患者,女,42歲,發(fā)熱7天,體溫最高38.5℃,HRCT顯示右肺后上野區(qū)肺周處胸膜下條帶樣實(shí)變影,內(nèi)密度不均勻(紅方框所示)。C:超聲線陣探頭顯示右后上肺野胸膜線中斷、消失,胸膜下可見條帶樣暗淡實(shí)變肺組織,其內(nèi)可見散在細(xì)支氣管充氣征,后伴B線(紅方框所示)
圖11 COVID-19進(jìn)展期影像表現(xiàn)
2.3.4.3 COVID-19重癥期:患者發(fā)病后10~13天,伴有呼吸困難,發(fā)熱等臨床癥狀[6]。超聲于肺周可見胸膜線中斷或消失;胸膜線下實(shí)變范圍進(jìn)一步擴(kuò)大,可見多發(fā)、連續(xù)大片樣低回聲實(shí)變影,部分呈“肝樣變”[9];實(shí)變肺組織內(nèi)可見支氣管充氣征或細(xì)支氣管充氣征,多個肺區(qū)累及,以雙肺后下肺野實(shí)變?yōu)橹渌螀^(qū)亦可見較廣分布大片條帶樣小斑片影,病灶后呈彌漫樣B線分布,呈“白肺”征;部分病灶胸膜腔內(nèi)可見游離胸腔積液及增厚胸膜(圖12);CDFI超聲顯示實(shí)變區(qū)域內(nèi)近肺門端實(shí)變病灶內(nèi)可見樹枝樣血流信號,肺周實(shí)變區(qū)內(nèi)血流信號不明顯。

注:A:COVID-19患者,女,42歲,發(fā)熱13天,體溫最高38.5℃,CT顯示病灶分布肺區(qū)廣,雙后側(cè)肺野均可見大片狀低回聲實(shí)變影,內(nèi)可見細(xì)支氣管充氣征。B和C:超聲顯示低回聲的肺實(shí)變區(qū),后伴融合B線
圖12 COVID-19重癥期影像表現(xiàn)
專家意見:條款內(nèi)容介紹了COVID-19的超聲特征及不同進(jìn)展時期的超聲表現(xiàn),與胸部CT表現(xiàn)對照,均來自一線確診病例。
推薦強(qiáng)度:A.強(qiáng)烈推薦:循證證據(jù)肯定,有利于提高COVID-19肺炎超聲圖像的認(rèn)識、分析和判斷。
2.3.5 COVID-19的心肌損傷及其超聲特征
COVID-19重型患者病情進(jìn)展迅速,約31%的危重型患者出現(xiàn)心臟損傷[10]。床旁超聲心動圖在COVID-19心-肺-血管聯(lián)合診斷評估能及時協(xié)助臨床醫(yī)療決策。
2.3.5.1 重型或危重型COVID-19患者的超聲評估要點(diǎn)
①快速評估左心功能及右心功能:1)室壁運(yùn)動正常患者推薦目測左心功能。2)室壁運(yùn)動彌漫性減弱推薦M型方法評估左心功能。3)節(jié)段性室壁運(yùn)動異常可采用單平面或雙平面Simpson方法評估。4)必要時目測右室壁運(yùn)動或M 型方法測量三尖瓣環(huán)收縮期最大位移TAPSE,二維方法估測右心室面積變化率RVFAC。
②評估肺動脈壓力:在無右室流出道狹窄的情況下采用三尖瓣反流壓估測肺動脈收縮壓。
③評估下腔靜脈的寬度和隨呼吸的變化(見相關(guān)章節(jié))。
④快速明確心包積液及定位:劍突下切面和胸骨旁切面。
⑤及時排查心臟結(jié)構(gòu)異常、有無合并急性及慢性心臟疾病,不推薦全面的常規(guī)測量。
2.3.5.2 COVID-19心肌損傷的超聲特征
①左心功能不全:左心增大,左室壁節(jié)段性或彌漫性運(yùn)動減弱,收縮功能降低(圖13);合并基礎(chǔ)心血管疾病或誘發(fā)新出現(xiàn)的心血管疾病者出現(xiàn)相應(yīng)表現(xiàn),如心肌梗死并附壁血栓形成(圖14A)。
②右心功能不全:右心增大,右心壓力負(fù)荷升高,右心室收縮功能不全(圖14B)。
③肺動脈高壓:肺動脈主干增寬,右心增大;室間隔突向右室,三尖瓣反流壓升高(圖15)。
④心包積液及心臟壓塞:心臟擺動,舒張期右室壁塌陷,吸氣相室間隔向左室移動,下腔靜脈擴(kuò)張。
⑤提示心律失常,基礎(chǔ)病和并發(fā)癥的超聲表現(xiàn)。
專家意見:條款內(nèi)容是根據(jù)武漢協(xié)和醫(yī)院超聲科COVID-19患者床旁超聲心動圖像采集,分析了床旁超聲心動圖在COVID-19導(dǎo)致的心肌損傷中的診斷和評估的價值。
推薦強(qiáng)度:A. 推薦:循證證據(jù)肯定,能夠改善臨床結(jié)局,利大于弊 。
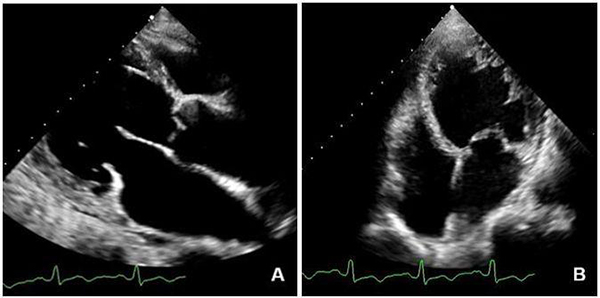
注:A:男性,73歲,病毒性肺炎,核酸檢測陽性,CRP170 mg/L,BNP1077 pg/mL;A和B左心長軸和心尖四腔切面顯示左心明顯增大
圖13 COVID-19 伴心臟異常

注:A:女性,45歲,病毒性肺炎,核酸檢測陽性,D-二聚體 3.39 μg/mL,TnI 9889.4 ng/L,BNP632 pg/mL,心尖四腔心切面顯示左室心尖室壁瘤伴血栓形成(箭頭所示);B:男性,69歲,病毒性肺炎,呼吸衰竭,核酸檢測陽性,D-二聚體 6.82 μg/mL,BNP632 pg/mL,心尖四腔心切面顯示右心明顯增大
圖14 COVID-19伴心臟異常

注:與圖14B為同一患者,A:彩色多普勒顯示三尖瓣反流;B:三尖瓣反流頻譜估測肺動脈收縮壓增高。
圖15 COVID-19 合并肺高壓
2.3.6 小兒肺
目前,認(rèn)為小兒也是COVID-19的易感人群,且肺超聲在兒科的應(yīng)用相對成熟。超聲還可鑒別其他常見兒科肺臟疾病,如新生兒呼吸窘迫綜合征(NRDS)、胎糞吸入綜合征、新生兒暫時性呼吸增快癥和新生兒氣胸等。
正常肺臟超聲影像特點(diǎn):與成人肺部超聲相同,詳見前述。需注意的是,新生嬰兒可在出生3-7天內(nèi)部分肺野出現(xiàn)稀疏B線,隨著發(fā)育,于幾天后消失(圖16)。
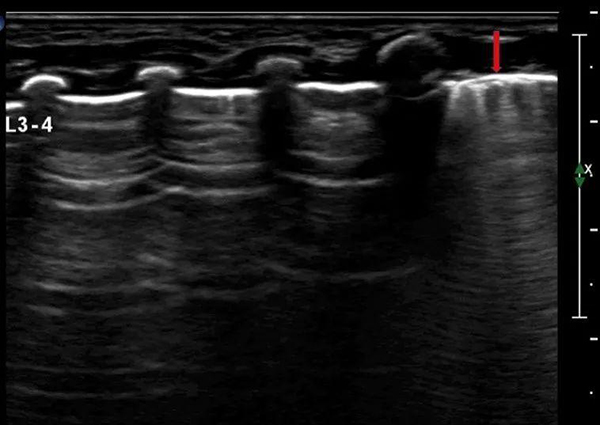
注:超聲可在局部肺野出現(xiàn)稀疏B線(箭頭示)
圖16 新生兒肺超聲檢查
新生兒肺部疾病的超聲主要表現(xiàn):①肺野出現(xiàn)胸膜線增厚、模糊、連續(xù)性中斷征,A線消失。②肺野內(nèi)出現(xiàn)密度程度不等的B線,從稀疏B線到融合B線,肺泡-間質(zhì)綜合征,甚至“白肺”。③肺實(shí)變,伴或不伴有支氣管氣相、支氣管液相。可局限于胸膜下,呈形態(tài)不規(guī)則、大小不等的低回聲區(qū),內(nèi)夾雜斑片樣、雪花樣氣體強(qiáng)回聲,或“碎片征”等,較大的實(shí)變可呈團(tuán)塊狀。④不同程度的胸腔積液,單側(cè)或雙側(cè)均可發(fā)生。⑤恢復(fù)期,可見原有實(shí)變區(qū)縮小,B線密度逐漸減低、消失,不同區(qū)域出現(xiàn)“雙肺點(diǎn)”征,即A線、B線交界處,提示正常和水腫區(qū)域的分界點(diǎn)(圖17)。
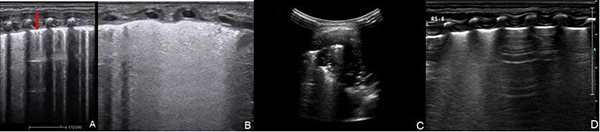
注:A:超聲顯示肺野胸膜線增厚、模糊(箭頭示),A線消失;B:不同密度的B線代表不同程度的肺泡-間質(zhì)綜合征改變,甚至“白肺”樣變;C:肺實(shí)變,至肺野深部,呈塊狀;D:超聲顯示肺點(diǎn),即正常肺組織和含水量增多的組織分界處
圖17 新生兒肺超聲檢查
專家意見:條款內(nèi)容介紹了小兒肺炎的超聲表現(xiàn)及鑒別診斷。
推薦強(qiáng)度:B.推薦:循證證據(jù)肯定,能夠有利于臨床超聲圖像的分析和判斷。
2.3.7 重癥超聲血容量評估
容量評估包括容量狀態(tài)及容量反應(yīng)性的評估。容量狀態(tài)是指患者的前負(fù)荷狀態(tài),即心室的舒張末期容積,為靜態(tài)指標(biāo)。超聲常見評價指標(biāo)有左室舒張末期內(nèi)徑(LVEDD)及容積(LVEDV)、下腔靜脈內(nèi)徑等。低血容量患者下腔靜脈內(nèi)徑變窄,自主平靜呼吸狀態(tài)下,下腔靜脈直徑<9 mm,提示低血容量。LVEDD<35 mm,或出現(xiàn)乳頭肌親吻征等,同樣提示可能容量不足。
容量反應(yīng)性即心臟的前負(fù)荷反應(yīng)性,是指擴(kuò)容后的效果,是前負(fù)荷和心功能狀況的綜合反映,為動態(tài)指標(biāo)。擴(kuò)容后心輸出量(CO)或每搏輸出量(SV)較前增加≥10~15%,提示容量反應(yīng)性好。超聲常見評價指標(biāo)有下腔靜脈直徑隨呼吸變異度、左室流出道速度時間積分呼吸變異度(ΔVTI)及SV變異度(SVV)等[11-12]。下腔靜脈變異度常通過塌陷指數(shù)(cIVC)及擴(kuò)張指數(shù)(dIVC)體現(xiàn)[13]。cIVC=(Dmax-Dmin)/ Dmax,自主平靜呼吸狀態(tài)下,cIVC>40%,提示患者對補(bǔ)液治療可能有效。無自主呼吸的機(jī)械通氣狀態(tài)下,下腔靜脈的呼吸變異度公式dIVC=(Dmax-Dmin)/Dmin,臨界值為18%。根據(jù)心肺交互作用或利用呼氣暫停試驗(yàn)、被動抬腿試驗(yàn)或液體負(fù)荷試驗(yàn),監(jiān)測SVV、左室流出道ΔVTI同樣是評估容量反應(yīng)性的重要指標(biāo),臨界值為12%~15%。
ΔVTI 計算公式為:
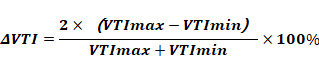
需注意的是,超聲指標(biāo)可應(yīng)用于容量或容量反應(yīng)性評估,但不能完全替代其他評估手段,如血壓、中心靜脈壓、肺動脈楔壓、持續(xù)心輸出量監(jiān)測(PiCCO)等,需互相結(jié)合進(jìn)行綜合分析。
2.3.8 介入超聲
2.3.8.1 漿膜腔積液
COVID-19引起漿膜腔積液(包括胸腔、腹腔及心包腔積液)的病例較少,但重癥患者出現(xiàn)多臟器衰竭,也可有多漿膜腔積液。超聲可明確診斷,并根據(jù)臨床需要行介入性超聲治療。
①適應(yīng)證:游離性或包裹性漿膜腔積液者;需抽取積液進(jìn)行化驗(yàn)以明確診斷者;需要引流和注藥治療者。
②禁忌證:有嚴(yán)重凝血功能障礙者;積液量極少者(<1.0 cm);無穿刺路徑者。
③體位:胸腔積液患者多取坐位,包裹性胸腔積液者可采取任意體位;腹腔積液及心包積液者可取半臥位、平臥位或側(cè)臥位。
④操作步驟:常規(guī)消毒、鋪無菌巾,1%~2%利多卡因局麻。超聲探頭涂抹耦合劑后置于一次性無菌套內(nèi),超聲引導(dǎo)下PTC針經(jīng)皮穿刺至積液內(nèi),實(shí)時監(jiān)視針尖位置,用注射器回抽液體,針尖逐步后撤,直至積液完全消失。需置管引流者,穿刺成功后,可用Seldinger法置管(圖18、19),具體步驟為:回抽見到積液—拔出針芯—插入導(dǎo)絲—拔出針鞘—擴(kuò)張針道—沿導(dǎo)絲置入引流管—退出導(dǎo)絲—連接引流袋[14]。
⑤常見并發(fā)癥:超聲實(shí)時引導(dǎo),并發(fā)癥少見,偶有感染、出血、周圍臟器損傷。
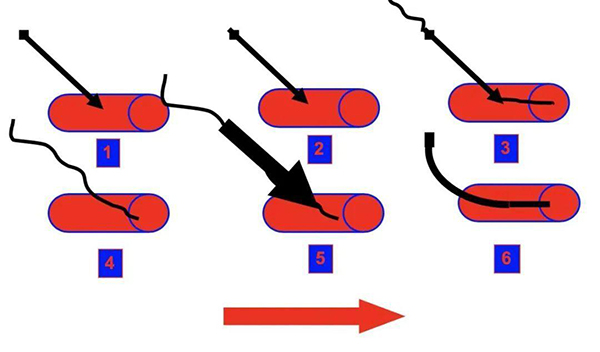
圖18 Seldinger法穿刺置管示意圖
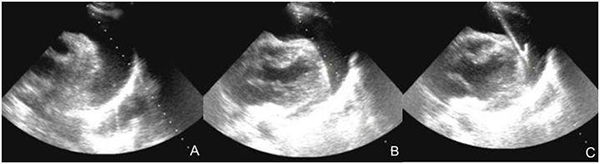
注:A:確定積液位置;B:置入穿刺針;C:置入引流管
圖19 超聲引導(dǎo)下心包積液穿刺置管
2.3.8.2 外周及中心靜脈超聲引導(dǎo)下穿刺、置管
在急危重癥搶救中,超聲引導(dǎo)外周及中心靜脈置管可快速建立靜脈通道[15-16]。
①適應(yīng)證:靜脈盲穿困難,急需采集血液標(biāo)本或靜脈內(nèi)輸液;需長期中心靜脈置管;需溶栓等。
②禁忌證 :多發(fā)血栓性靜脈炎、靜脈通路不通暢或損傷者;其他同“漿膜腔積液穿刺禁忌證”。
③操作步驟:采用Seldinger法置入。步驟同“漿膜腔積液穿刺置管”。避免在原穿刺點(diǎn)反復(fù)穿刺,以免誤傷動脈以及發(fā)生血腫、出血。穿刺置管后,必須關(guān)閉調(diào)節(jié)夾,防止空氣進(jìn)入形成氣栓[17]。
④并發(fā)癥:超聲實(shí)時引導(dǎo),并發(fā)癥少見,偶有皮下氣腫、心律失常、血栓形成。
2.3.8.3 超聲在ECMO中的應(yīng)用
體外膜肺氧合(extracorporeal membrane oxygenation, ECMO),也就是體外膜肺。ECMO的核心部分是膜肺和血泵,分別起人工肺和人工心的作用。經(jīng)過氣體交換的血液,在泵的推動下回到靜脈(V-V模式),或回到動脈(V-A模式)[18]。當(dāng)采用V-A模式時,多要經(jīng)股動脈和股靜脈插管;當(dāng)采用V-V模式時,多要經(jīng)股靜脈和頸內(nèi)靜脈插管[19]。
超聲引導(dǎo)動脈、靜脈穿刺置管步驟:采用Seldinger法(圖20)。V-A模式時,為避免向心股動脈內(nèi)置管引起同側(cè)肢體遠(yuǎn)端缺血,常需要建立遠(yuǎn)端動脈灌注管,此時因?yàn)楣蓜用}內(nèi)已有一導(dǎo)管,股動脈遠(yuǎn)端管徑變細(xì),血流減少,超聲引導(dǎo)穿刺更準(zhǔn)確、有效。動脈、靜脈插管后,即刻超聲實(shí)時觀察導(dǎo)管尖端到達(dá)恰當(dāng)位置,以發(fā)揮最佳臨床效果。如經(jīng)下腔靜脈,下腔靜脈應(yīng)到達(dá)近右心房口處。
使用ECMO過程中,超聲隨時評價心功能和肺水;撤機(jī)前超聲判斷肺復(fù)張,肺心評價指標(biāo)詳見相關(guān)章節(jié)[20]。
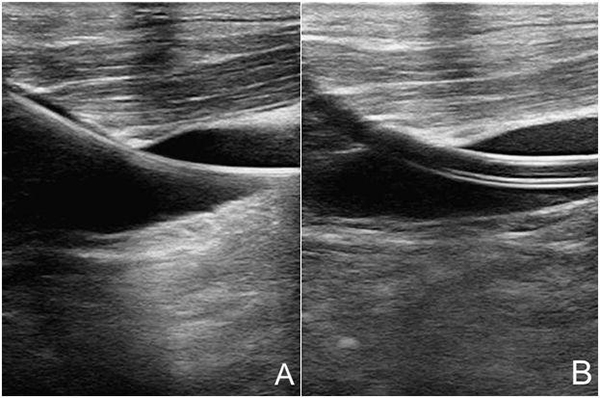
注:A:超聲引導(dǎo)下沿著穿刺針置入導(dǎo)絲(箭頭所示);B:超聲引導(dǎo)下沿著導(dǎo)絲置入導(dǎo)管(箭頭所示)
圖20 超聲引導(dǎo)頸內(nèi)靜脈穿刺置管術(shù)
專家意見:條款內(nèi)容是參照國內(nèi)外關(guān)于介入超聲的 應(yīng)用方法及步驟 ,結(jié)合了大量的臨床工作實(shí)踐。
推薦強(qiáng)度:A. 推薦:循證證據(jù)肯定,能夠改善臨床結(jié)局,利大于弊 。
2.4 超聲醫(yī)生防護(hù)
在超聲診療過程中,醫(yī)師與患者近距離密切接觸,暴露程度有時甚于臨床醫(yī)師。超聲醫(yī)生防護(hù)分為如下區(qū)域進(jìn)行。
2.4.1 超聲普通診區(qū)
2.4.1.1 診區(qū)劃分為:清潔區(qū)、緩沖區(qū)、污染區(qū)、員工通道、緩沖通道。醫(yī)護(hù)人員上班經(jīng)員工通道進(jìn)入清潔區(qū)放置隨身物品后,進(jìn)入緩沖區(qū)穿工作服及防護(hù)用品后進(jìn)入診室;檢查完成后,人員由診室經(jīng)緩沖通道進(jìn)入緩沖區(qū)脫工作衣,進(jìn)行手衛(wèi)生后進(jìn)入清潔區(qū)。
2.4.1.2 分診、候診區(qū)
①分診人員自身防護(hù):二級防護(hù),保持環(huán)境通風(fēng),及時手衛(wèi)生。
②分診管理:患者進(jìn)候診區(qū)前需測體溫并詢問病史,發(fā)熱及疑似患者均不能進(jìn)入普通診區(qū)。
③候診管理:提醒患者及陪護(hù)分散就坐并配戴口罩;住院、門診患者安排不同區(qū)域候診。
2.4.1.3 診室
①醫(yī)護(hù)人員在普通診室檢查時穿戴工作服、工作帽、醫(yī)用外科口罩,必要時加穿隔離衣及護(hù)目鏡,戴乳膠手套或執(zhí)行手衛(wèi)生。
②診室物品表面及地面可用含氯消毒液擦拭,每天2次;每日通風(fēng)2~3次,每次不少于30分鐘,可用空氣消毒機(jī)或紫外線照射消毒。
③診室使用一次性檢查床單,每位患者檢查前需更換;檢查結(jié)束后探頭清潔、消毒,做到一人一清潔、消毒。診室內(nèi)垃圾均裝入醫(yī)療垃圾專用袋,按照《醫(yī)療廢物管理辦法》處理。
④已排除COVID-19的發(fā)熱患者需安排單獨(dú)診室檢查。
2.4.2 隔離病房
①進(jìn)入隔離病房,遵守隔離區(qū)醫(yī)護(hù)人員防護(hù)要求,按三級防護(hù)標(biāo)準(zhǔn)主要包括,一次性工作帽、護(hù)目鏡(防霧型)或防護(hù)面屏、醫(yī)用防護(hù)口罩(N95)、一次性防護(hù)服、隔離衣、一次性乳膠手套, 一次性靴套及鞋套,有分泌物或污染物噴濺時,加用全面型呼吸器防護(hù)器。②穿、脫防護(hù)流程(圖21)。③脫卸的防護(hù)裝備放入指定的一次性物品收集袋集中處置,參照《醫(yī)療廢物管理條例》和《醫(yī)療衛(wèi)生機(jī)構(gòu)醫(yī)療廢物管理辦法》。
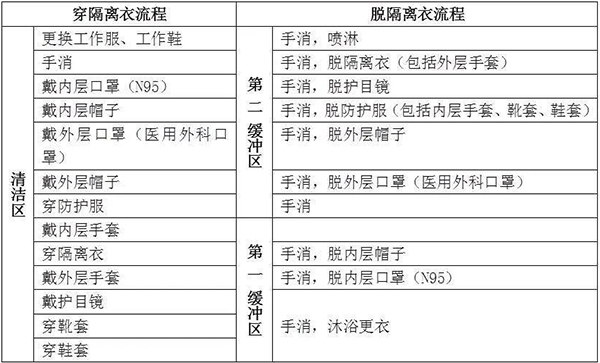
圖21 穿、脫防護(hù)的流程圖
2.5 超聲設(shè)備的隔離與消毒
消毒時需佩戴手套和護(hù)目鏡,避免消毒劑接觸皮膚和眼睛。
2.5.1 主機(jī)的控制面板和顯示器
消毒前先關(guān)機(jī),使用含有消毒液濕巾或?qū)⑾疽簢姙⒃谙静课挥萌嵝郧鍧嵅疾羶簟W⒁馕疬^多噴灑消毒液,防止消毒液滲入控制面板操作接縫處。
2.5.2 探頭
超聲檢查時建議使用一次性探頭套,結(jié)束后取下一次性探頭套,紙巾擦凈探頭,避免交叉感染。探頭表面使用含有季銨鹽類或過氧化氫的消毒劑擦拭消毒。
消毒液推薦:①主機(jī)及電纜線消毒:70% 異丙醇(IPA)或者75%的酒精;②探頭消毒:戊二醛(2.0~2.5%)或者鄰苯二甲醛(0.55%)。
專家意見:超聲醫(yī)師重點(diǎn)防護(hù)遵守隔離區(qū)醫(yī)護(hù)人員防護(hù)要求;疫情期超聲醫(yī)學(xué)科需做好診區(qū)管理和人員防護(hù)。
推薦級別:A級.強(qiáng)烈推薦:超聲醫(yī)護(hù)人員從自身防護(hù)的細(xì)節(jié)做起,防患于未然。
3 遠(yuǎn)程超聲是否能在COVID-19疫情防控中發(fā)揮作用
遠(yuǎn)程超聲是指利用信息化、互聯(lián)網(wǎng)、AI、云計算、5G等技術(shù),將超聲設(shè)備上的圖像傳輸至遠(yuǎn)距離的服務(wù)器或云端,在遠(yuǎn)距離通過調(diào)閱數(shù)據(jù)實(shí)現(xiàn)數(shù)據(jù)管理、遠(yuǎn)程會診、后臺分析、反向操控等功能。可以實(shí)現(xiàn)超聲數(shù)據(jù)的異地實(shí)時共享與超聲影像數(shù)據(jù)的互傳互聯(lián)[21]。
3.1 基本架構(gòu)
遠(yuǎn)程超聲的基本架構(gòu)、數(shù)據(jù)管理模式圖(圖22)。通過遠(yuǎn)程超聲的云平臺,可以實(shí)現(xiàn)超聲圖像DICOM數(shù)據(jù)即刻存儲/調(diào)閱、上傳/下載、分析/歸檔。
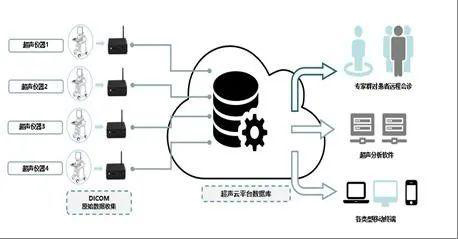
圖22 遠(yuǎn)程超聲的基本架構(gòu)示意圖
3.2 遠(yuǎn)程超聲在COVID-19中的應(yīng)用
超聲檢查時超聲醫(yī)師緊貼患者,容易感染。針對此次疫情,遠(yuǎn)程超聲可以減少醫(yī)師接觸患者的機(jī)會。遠(yuǎn)程超聲與機(jī)器人超聲聯(lián)合使用,能最大限度避免超聲醫(yī)生因?yàn)樯钊敫綦x病房導(dǎo)致的交叉感染,更便于重復(fù)動態(tài)觀察病情。如肺心功能、容量評估,引導(dǎo)各種介入操作等(圖23、24)。
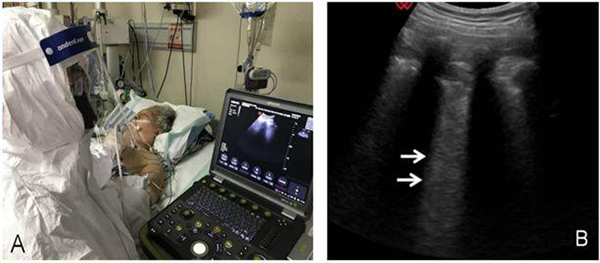
注:A:患者,女性, 67 歲,確診COVID-19,患者端的醫(yī)生進(jìn)行肺超聲檢查,由會診端醫(yī)生給出會診意見;B:左前胸上 BLUE 點(diǎn)顯示 B 線顯著增多、融合(箭頭所示),局部胸膜增厚、欠光滑
圖23 COVID-19患者的遠(yuǎn)程超聲會診
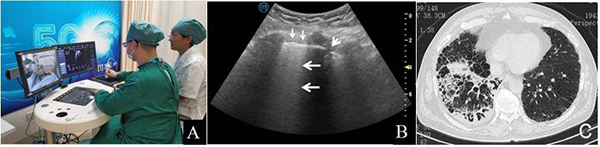
注:A:患者,男性,75歲,疑似COVID-19,遠(yuǎn)程超聲檢查,醫(yī)生端的醫(yī)生操作遠(yuǎn)程的患者端機(jī)器臂,兩地直線距離1755km;B:右胸后外側(cè)壁超聲圖像顯示B線顯著增多,出現(xiàn)B3(大箭頭所示),局部胸膜增厚、欠光滑(小箭頭所示),胸膜下顯示小片肺不張區(qū)(箭簇所示);C:胸部CT顯示右肺近胸膜處不規(guī)則條索、斑片狀密度增高影及實(shí)變影,邊緣模糊,以右肺下葉分布為主,病灶內(nèi)見充氣支氣管影
圖24 疑似COVID-19患者的5G遠(yuǎn)程機(jī)器人超聲檢查
遠(yuǎn)程超聲的不足:①遠(yuǎn)程機(jī)器人超聲的會診醫(yī)生需要操作手法的熟練度;②普通遠(yuǎn)程超聲對患者端掃查醫(yī)生的手法依賴性大,對圖像標(biāo)準(zhǔn)化要求相對高。在數(shù)據(jù)安全和倫理方面,數(shù)據(jù)傳輸是遠(yuǎn)程超聲系統(tǒng)應(yīng)用的前提,醫(yī)療大數(shù)據(jù)具有特殊性,醫(yī)療數(shù)據(jù)的丟失、損毀、泄露、不當(dāng)使用既是倫理問題,也是法律問題。
專家意見:條款內(nèi)容參考了國內(nèi)外專家的實(shí)際經(jīng)驗(yàn)和文獻(xiàn)報道。
推薦強(qiáng)度:B. 推薦:循證證據(jù)良好,能夠有利于保證遠(yuǎn)程超聲的可持續(xù)性規(guī)范化發(fā)展。
4 結(jié)論
從COVID-19疫情前線反饋的信息獲悉,除了X線、CT等影像外,超聲技術(shù)在此次戰(zhàn)役中發(fā)揮了不可或缺的作用。其原因在于:超聲設(shè)備便攜,人能到的地方儀器就能到,手提超聲可以方便地放置在隔離病房,掌上超聲也可以置于口袋,隨身攜帶;在4G或5G網(wǎng)絡(luò)支持下,遠(yuǎn)程超聲可以進(jìn)行如身臨其境般的遠(yuǎn)程會診,適合隔離的醫(yī)療區(qū)使用。由于SARS-Cov-2存在空氣和接觸傳染,而超聲設(shè)備的隔離和消毒較CT、DR機(jī)有較大的優(yōu)勢,部分替代了聽診器。超聲技術(shù)已在COVID-19的診斷、治療及療效評估中發(fā)揮較大價值。
證據(jù)等級與推薦強(qiáng)度:本專家共識各項條款內(nèi)容均有相應(yīng)的文獻(xiàn)支撐依據(jù),或根據(jù)編寫組專家們成熟的臨床實(shí)踐經(jīng)驗(yàn)。依據(jù)慣例對不同等級的證據(jù)賦予相應(yīng)的推薦強(qiáng)度(見表1),以充分突出循證醫(yī)學(xué)的科學(xué)理念。
表1 證據(jù)等級與推薦強(qiáng)度證據(jù)等級推薦強(qiáng)度A強(qiáng)烈推薦:循證證據(jù)肯定,能夠改善臨床結(jié)局,利大于弊B推薦:循證證據(jù)良好,能夠改善臨床結(jié)局,利大于弊C推薦:基于專家意見D反對推薦:基于專家意見E反對推薦:循證據(jù)良好,不能改普臨床結(jié)局或弊大于利F強(qiáng)烈反對推薦:循證證據(jù)肯定,不能改善臨床結(jié)局或弊大于利I不推薦或者不作為常規(guī)推薦:推薦或反對的循證證據(jù)不足、缺乏或結(jié)果矛盾,利弊無法評估
附件:急重癥COVID-19超聲檢查報告單

編寫組:
國家衛(wèi)生健康委能力建設(shè)和繼續(xù)教育中心
中國醫(yī)學(xué)裝備學(xué)會超聲裝備技術(shù)委員會戰(zhàn)創(chuàng)傷和急重癥超聲專業(yè)委員會
中國醫(yī)學(xué)裝備學(xué)會超聲裝備技術(shù)委員會遠(yuǎn)程及移動超聲專業(yè)委員會
審閱專家:楊愛平, 毓星, 王金銳, 孟慶義
編寫人員(按姓氏筆畫):
王金銳北京大學(xué)第三醫(yī)院
葉瑞忠浙江省人民醫(yī)院
呂發(fā)勤中國人民解放軍總醫(yī)院海南醫(yī)院
劉禧空軍軍醫(yī)大學(xué)空軍特色醫(yī)學(xué)中心
劉杰中國人民解放軍總醫(yī)院海南醫(yī)院
楊愛平國家衛(wèi)生健康委能力建設(shè)和繼續(xù)教育中心
吳盛正中國人民解放軍總醫(yī)院海南醫(yī)院
楊希武漢科技大學(xué)附屬漢陽醫(yī)院
孟慶義 中國人民解放軍總醫(yī)院第一醫(yī)學(xué)中心
錢林學(xué)首都醫(yī)科大學(xué)附屬北京友誼醫(yī)院
徐輝雄上海同濟(jì)大學(xué)附屬第十人民醫(yī)院
涂濱廣州中醫(yī)藥大學(xué)附屬佛山市中醫(yī)院
賈化平解放軍戰(zhàn)略支援部隊特色醫(yī)學(xué)中心
崔立剛北京大學(xué)第三醫(yī)院
寇海燕中國人民解放軍總醫(yī)院第三醫(yī)學(xué)中心
黃毅西安市胸科醫(yī)院
謝明星華中科技大學(xué)同濟(jì)醫(yī)學(xué)院附屬協(xié)和醫(yī)院
彭成忠浙江省人民醫(yī)院
毓星國家衛(wèi)生健康委藥具管理中心
秘書:單雪霞,趙詩月 中國人民解放軍總醫(yī)院海南醫(yī)院
參考文獻(xiàn)(上下滑動)
[2] Rouby JJ, Arbelot C, Gao Y, et al. Training for Lung Ultrasound Score Measurement in Critically Ill Patients [J]. Am J Respir Crit Care Med,2018,198(3): 498-401.
[3] Lichtenstein DA, Meziere GA. Relevance of lung ultrasound in the diagnosis of acute respiratory failure: the BLUE protocol. Chest. 2008, 134: 117-125.
[4] Lichtenstein DA. Lung ultrasound in the critically ill [J]. Ann Intensive Care, 2014, 4(1): 1.
[5] Lichtenstein DA. BLUE-protocol and FALLS-protocol: two applications of lung ultrasound in the critically ill [J]. Chest, 2015, 147(6): 1659-1670.
[7] Dietrich CF, Mathis G, Blaivas M, et al. Lung B-line artefacts and their use[J]. J Thorac Dis, 2016, 8(6): 1356-1365.
[8] Wang G, Ji X, Xu Y, et al. Lung ultrasound: a promising tool to monitor ventilator-associated pneumonia in critically ill patients [J]. Crit Care, 2016, 20(1): 320.
[9] Inglis AJ, Nalos M, Sue KH, et al. Bedside lung ultrasound, mobile radiography and physical examination: a comparative analysis of diagnostic tools in the critically ill [J]. Crit Care Resusc, 2016, 18(2): 124.
[10] Huang C, Wang Y, Li X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. lancet. 2020,395(10223):497-506.
[11] Miller A, Mandeville J.Predicting and measuring fluid responsivenesswith echocardiography[J]. Echo Res Pract,2016,3(2): G1-G12.
[12] Wu C Y, Cheng Y J, Liu Y J, et al.Predicting stroke volume andarterialpressure fluid responsiveness in liver cirrhosis patients using dynamicpreload variables: A prospective study of diagnostic accuracy[J]. EurJAnaesthesiol,2016,33(9): 645-652.
[13] 張青,劉大為,王小亭,等.超聲觀測不同部位下腔靜脈內(nèi)徑及其變異度的研究[J]. 中華內(nèi)科雜志,2014,53(11):880-8
[14] Liang SJ, Tu CY, Chen HJ, et al. Application of ultrasound-guided pigtail catheter for drainage of pleural effusions in the ICU. Intensive Care Med. 2009;35(2):350-354.
[15] Piton G, Capellier G, Winiszewski H. Ultrasound-guided vessel puncture: calling for Pythagoras' help. Crit Care. 2018;22(1):292.
[16] Saugel B, Scheeren TWL, Teboul JL. Ultrasound-guided central venous catheter placement: a structured review and recommendations for clinical practice. Crit Care. 2017;21(1):225.
[17] Shrestha GS. Longing for better ultrasound-guided subclavian/axillary venous cannulation. Crit Care. 2018;22(1):148.
[18] Bhoumesh Patel, Subhasis Chatterjee, SeannaDavignon, et al. Extracorporeal membrane oxygenation as rescue therapy for severe hypoxemic respiratory failure. J Thorac Dis. 2019; 11(Suppl 14): S1688–S1697.
[19] Carles Bautista-Rodriguez, Joan Sanchez-de-Toledo, Eduardo M. Da Cruz. The Role of Echocardiography in Neonates and Pediatric Patients on Extracorporeal Membrane Oxygenation. Front Pediatr. 2018; 6: 297.
[20] Hanneke IJsselstijn, MaaykeHunfeld, Raisa M. Schiller, et al. Improving Long-Term Outcomes After Extracorporeal Membrane Oxygenation: From Observational Follow-Up Programs Toward Risk Stratification. Front Pediatr. 2018; 6: 177.


